Edema Óseo
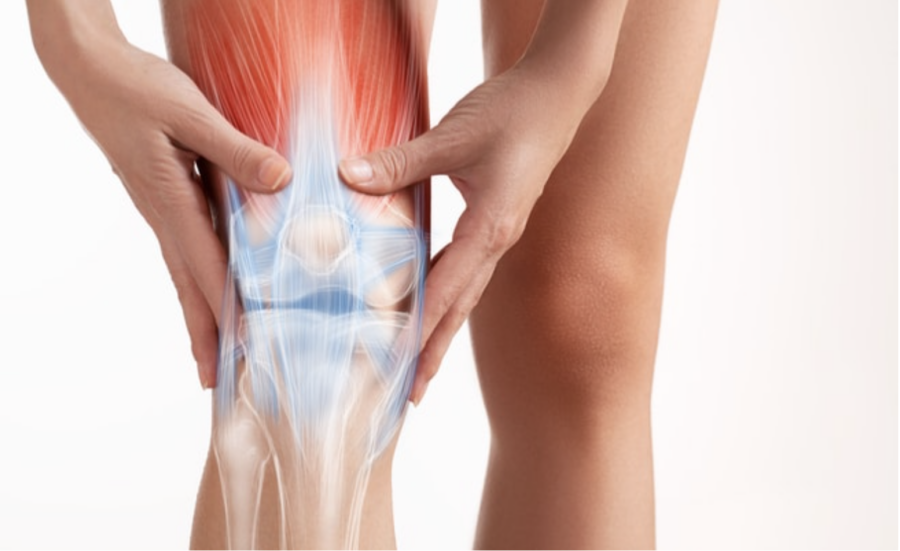
¿Qué es un edema óseo?
Se denomina edema óseo a la patología caracterizada por la acumulación de líquido de origen inflamatorio o vascular en el interior del hueso. En los huesos distinguimos el tejido óseo compacto y el tejido óseo esponjoso o trabecular. Este último es menos denso ya que posee espacios donde se encuentra la médula ósea y gran cantidad de vasos sanguíneos. Ante una agresión que sufra el hueso (traumatismo, exceso de carga…) dichos vasos pueden verse afectados llegando a romperse, lo que generalmente provoca la acumulación de líquido y/o sangre en el interior del hueso, conformando inflamación de dicha zona y el edema a este nivel. Una mal pronóstico de esta lesión pude desencadenar en otra de mayor gravedad como es la fractura por estrés.
¿Por qué se produce un edema óseo? ¿Dónde suele aparecer?

Las causas más comunes son:
- Los traumatismos tanto de compresión (traumatismo directo).
- De distracción (tensión generada por un ligamento o tendón sobre el hueso).
- La acumulación de microtraumatismos repetidos (sobreuso) generados por una sobrecarga.
- Una lesión degenerativa.
Por lo general el edema óseo suele producirse en huesos relacionados con la carga de peso y en zonas articulares subcondrales (debajo del cartílago articular), siendo los más frecuentes en astrágalo, calcáneo y metatarsianos, pudiendo encontrarse también en huesos como los del carpo (escafoides, piramidal…) debido por ejemplo a una caída con apoyo palmar.
¿Cómo saber si tengo un edema óseo?
Para el correcto diagnóstico de un edema óseo, a parte de la sintomatología y valoración del fisioterapeuta, es necesaria la realización de una resonancia magnética (RMN), ya que mediante una radiografía no podemos observar el líquido ni las partes blandas.
¿Cuál es la sintomatología ante esta patología?
 En cuanto a la sintomatología de esta lesión, el principal síntoma es el dolor localizado en la zona afectada, el cual aumenta con la actividad o el incremento de carga y disminuye con el reposo.
En cuanto a la sintomatología de esta lesión, el principal síntoma es el dolor localizado en la zona afectada, el cual aumenta con la actividad o el incremento de carga y disminuye con el reposo.
En el caso de estar en fase aguda de la lesión o ser esta de mayor gravedad, el dolor puede limitar actividades cotidianas como caminar o subir escaleras y aparecer incluso en reposo.
En el caso del miembro inferior se puede prescribir el uso de ortesis o medias ortopédicas como plantillas para reducir la presión en la zona, incluso ayuda a la marcha que permitan que el paciente descargue el menor peso posible sobre la zona afectada.
Los tiempos de resolución de los edemas óseos son variables y dependen de muchos factores (evolución, localización, origen, gravedad…) pero, como regla general, no se esperan mejoras sintomatológicas considerables en menos de 4 semanas, pudiendo alargarse hasta los 6-8 meses. Es necesario tratar lo más rápido posible el edema óseo para evitar problemas mayores ya que si durante mucho tiempo el riego sanguíneo no fluye con normalidad por el hueso y el líquido inflamatorio que produce el edema no es reabsorbido por el organismo, esa lesión puede derivar en una fractura por estrés o una osteonecrosis, deteriorando el hueso e incluso la articulación.
¿Cuál es el tratamiento para esta lesión?
Respecto al tratamiento de este tipo de patología, es fundamental la activación circulatoria de la zona y sobre todo el reposo, siendo la primera y la más importante de las intervenciones terapéuticas, buscando siempre reducir el estrés mecánico en la zona afectada.
El plan terapéutico
Tendrá como objetivo principal la reabsorción del líquido acumulado en el hueso ya que la sola presencia del mismo puede llevar a patologías de peor pronóstico como fracturas u osteonecrosis (muerte de la zona implicada del hueso). Otro factor muy importante para una rápida recuperación será el grado de implicación por parte del paciente, tanto en el tratamiento en sí como en el descanso, siendo lo más sencillo y efectivo pero a la vez lo más difícil ya que determina nuestra vida cotidiana limitando la actividad física y trabajo.
Tratamiento convencional
Aplicaremos magnetoterapia debido a su efecto drenante y antiinflamatorio, láser de alta potencia, crioterapia y/o aplicación de baños de contraste. Según la evolución y en fases más avanzadas de la lesión, nos apoyamos en técnicas de fisioterapia musculoesquelética con movilizaciones específicas de las estructuras implicadas para conseguir normalizar la función del paciente. Como parte final del tratamiento, es recomendable añadir el trabajo activo, enfocándonos principalmente en conseguir aumentar la propiocepción y la fuerza con la prescripción, supervisión y realización de ejercicio terapéutico.
Tratamiento avanzado
Destacamos la diatermia capacitiva (INDIBA), así como EPI o NMP con el objetivo de disminuir el dolor y la inflamación y lograr mejoras en la funcionalidad del paciente.